Werkboek: kinderendocrinologie
Hyperprolactinemie – Beleid
Samenvatting
Hyperprolactinemie kan worden veroorzaakt door onder andere medicatie, stress en een prolactinoom. Hyperprolactinemie interfereert met de puberteitsontwikkeling en menstruele cyclus en komt vaak daardoor onder de aandacht van de kinderarts. De analyse omvat een uitgebreide anamnese van met name medicatiegebruik, een algemeen pediatrisch en neurologisch onderzoek en zo nodig laboratoriumonderzoek en een MRI van de hersenen. Een prolactinoom wordt behandeld door een kinderarts-endocrinoloog.
Inleiding
Hyperprolactinemie kan onder de aandacht van de kinderarts komen doordat gericht diagnostiek is ingezet bij passende kliniek (galactorroe, pubertas tarda of primaire amenorroe, afbuigende groei rond de puberteitsleeftijd, visusstoornissen), omdat op beeldvorming een ruimte innemend proces in de hypofyse regio is gevonden dan wel door screening voor het starten van medicatie (veelal antipsychotica) of als bevinding bij een breed ingezette hypofysaire evaluatie.
Definitie
De precieze afkapwaarde voor een verhoogd prolactine dient te worden aangepast aan de normaalwaarden van het betreffende laboratorium. Grofweg is een waarde >500 mU/l dubieus verhoogd en een waarde >800 mU/l verhoogd.
Fysiologie
De primaire functie van prolactine is het stimuleren van de moedermelkproductie. Er is ook een rol voor prolactine in angiogenese, immunoregulatie en osmoregulatie. Prolactine wordt afgescheiden door de hypofysevoorkwab (adenohypofyse). Onder normale omstandigheden wordt de afgifte continu geremd door dopamine, afkomstig uit de hypothalamus. De afgifte van prolactine wordt gestimuleerd door oestrogenen, maar ook door een hoge spiegel van thyrotropine releasing hormone (TRH). De afgifte vertoont een dag-nacht ritme, waarbij er in de ochtend hogere spiegels circuleren dan in de avond. Een verhoogd prolactine onderdrukt de aanmaak van gonadotrofine releasing hormone (GnRH) en daarmee de gonadotrofines (LH en FSH).
Epidemiologie
De exacte prevalentie van hyperprolactinemie op de kinderleeftijd is niet bekend. Bij volwassenen is de prevalentie 10 (mannen) tot 30 (vrouwen) per 100.000 als wordt gekeken naar behandelde hyperprolactinemie. Het prolactinoom is zeldzaam op de kinderleeftijd, het komt vaker voor bij meisjes.
Drempel voor evaluatie
Als er sprake is van een bij herhaling verhoogd prolactine is er altijd reden voor verdere evaluatie. Streef bij het herhalen van een eenmalig verhoogde prolactine waarde naar ideale afname omstandigheden. De patiënt is ten minste 3 uur uit bed en het wordt aanbevolen te prikken tussen 10.00 uur ‘s ochtends en de lunch gezien het dag-nacht ritme (hoog in de vroege morgen, laag in de avond). Als het voor het kind haalbaar is, heeft een nuchtere afname de voorkeur. Bepaal prolactine ten minste 4 uur na een dosis antipsychotica. Zorg voor zo min mogelijk stress rondom de bloedafname, neem bijvoorbeeld 20 minuten rust voor de afname. Als er sprake is van een aanzienlijke mate van prikangst of stress kan een infuus ingebracht worden en 3x in een uur bloed worden afgenomen uit het infuus.
Classificatie
De oorzaken van hyperprolactinemie kunnen worden onderverdeeld in verhoogde aanmaak, verminderde remming en een restgroep.
Verhoogde aanmaak
1. Stress, hypoglycemie of inspanning
2. Zwangerschap of hoge dosis oestrogenen suppletie (de anticonceptiepil veroorzaakt over het algemeen geen hyperprolactinemie)
3. Luteale fase van de cyclus
4. Primaire hypothyreoïdie of primair hypocortisolisme (door verhoogd thyrotropine releasing hormoon (TRH)- of ACTH)
5. Prolactinoom
6. Hypofysitis
7. Mutatie prolactine receptor gen (PRLR)
8. Polycysteus ovarium syndroom (PCOS)
Verminderde remming
1. Medicamenteus
a. Antipsychotica, met name dopamine D2 receptor antagonisten (vele, maar met name risperidon, haldol en olanzapine)
b. Gastro-intestinale stimulantia, dopamine D2 receptor antagonisten (metoclopramide, domperidon)
c. H2 receptor antagonisten
d. Antihypertensiva (methyldopa, calciumkanaalblokkers zoals verapamil)
e. Opiaten
2. Druk op of manipulatie van de hypofysesteel (hypofysesteelsyndroom)
a. Ruimte innemend proces
b. Ectopische neurohypofyse
c. Langerhanscelhistiocytose of sarcoïdose van de hypofysesteel
d. Na hoofdtrauma, hersenchirurgie of cerebrale bestraling
3. Neurogeen
a. Tepelstimulatie
b. Thoraxtrauma (mechanisme vergelijkbaar met tepelstimulatie)
Restgroep
1. Nierinsufficiëntie of leverfalen (verminderde klaring)
2. Macroprolactinemie (verhoogde concentratie van een bio-inactieve variant van prolactine met een hoge molecuulmassa)
3. Onverklaard, waarschijnlijk te duiden als ten gevolge van een niet aan te tonen microadenoom
Evaluatie
De diagnostische benadering richt zich op het in een vroeg stadium uitsluiten van onschuldige oorzaken en het in een later stadium uitsluiten van ernstige oorzaken.
– Eerste evaluatie
Anamnese: galactorroe, puberteitsontwikkeling, cyclusanamnese bij meisjes, tekenen van een hersentumor (met name hoofdpijn, ochtendmisselijkheid, visusstoornissen), tekenen van diabetes insipidus (polyurie, polydipsie), tekenen van hypothyreoïdie of hypocortisolisme (met name moeheid, sufheid, misselijkheid), familiaal voorkomen van hersentumoren, bijniertumoren en bijschildkliertumoren, gebruik van verdachte medicatie, eventueel seksueel functioneren en tepelstimulatie. Controleer gebruikte medicatie op het veroorzaken van hyperprolactinemie, bijvoorbeeld via UpToDate (‘Causes of hyperprolactinemia’).
Lichamelijk onderzoek: algemeen pediatrisch onderzoek, evaluatie van de hersenzenuwen en gezichtsvelden, galactorroe, Tanner stadium, thoraxinspectie, reconstructie van de groeicurve.
– Aanvullend onderzoek
Stap 1:
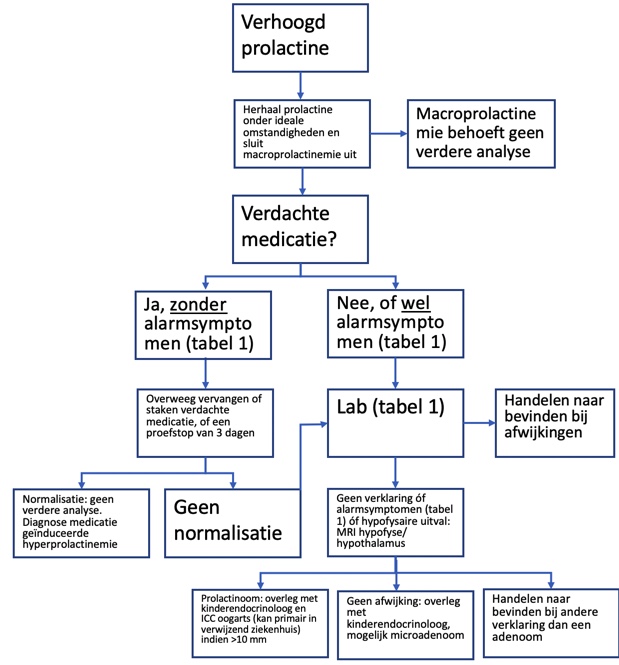
Herhaal de prolactine bepaling onder ideale omstandigheden (zie ‘drempel voor evaluatie’) en vraag het laboratorium om macroprolactinemie uit te sluiten. Macroprolactinemie heeft geen klinische relevantie. Daarnaar is geen vervolgonderzoek nodig.
Als het prolactine reëel verhoogd is (afhankelijk van de lokale referentiewaarden, maar als indicatie > 500 mU/l) wordt aanbevolen als volgt te handelen. Zie ook het flowdiagram.
Als er medicatie wordt gebruikt die effect op prolactine kan hebben (zie ‘classificatie’ en eventueel UpToDate (‘Causes of hyperprolactinemia’), er geen afwijkingen zijn bij screenend onderzoek van de hersenzenuwen en gezichtsvelden én er geen galactorroe, visusklachten, hoofdpijnklachten of amenorroe zijn: overweeg deze medicatie te staken of te vervangen (overleg bij psychofarmaca met de behandelend psychiater) en herhaal de prolactine bepaling daarna. Als de medicatie lastig te stoppen of vervangen is, kan ook een proefstop van 3 dagen worden overwogen, gevolgd door een nieuwe prolactine bepaling. Als de prolactine waarde normaliseert, was er sprake van een medicatie gerelateerde hyperprolactinemie en is geen verder onderzoek nodig.
Stap 2:
Sluit leverfalen, nierfalen en op indicatie (meisje met ten minste Tanner stadium M3) zwangerschap uit en controleer de andere hypofysaire assen. Zie tabel 1.
Een eventuele primaire hypothyreoïdie dient eerst behandeld te worden en de prolactine bepaling wordt herhaald zodra de patiënt goed is ingesteld. Als uit de bovenstaande analyses geen verklaring aan het licht is gekomen óf er alarmsymptomen (afwijkingen bij screenend onderzoek van de hersenzenuwen en gezichtsvelden, galactorroe, visusklachten, hoofdpijnklachten, amenorroe, uitval van hypofysaire assen) zijn:
Stap 3:
MRI van de hypofysaire/ hypothalame regio, met contrast. De vraagstelling is: zijn er aanwijzingen voor een adenoom/ prolactinoom? Is er een hypothalaam of hypofysair ruimte-innemend proces? Is er druk op de hypofysesteel? Wat is het aspect van de hypofyse en hypofysesteel?
Als er afwijkingen op de MRI worden gevonden, dan wordt de oogarts in consult gevraagd om gezichtsveldonderzoek te doen bij aan adenoom van >10 mm.
Behandeling
De behandeling van hyperprolactinemie is afhankelijk van de etiologie (zie ook ‘evaluatie’). In het geval van een prolactinoom of een andere afwijking op de MRI dient overwogen te worden om naar een centrum met zowel kinderendocrinologische als neurochirurgische expertise te verwijzen. Laesies die voor druk op de hypofysesteel zorgen, worden afhankelijk van hun etiologie behandeld. Een prolactinoom kan medicamenteus worden behandeld (bijvoorbeeld met cabergoline, een dopamine agonist). Er kan ook, zeker in het geval van acute bedreiging van de visus, primair voor chirurgie worden gekozen. Er zal bij een prolactinoom genetische analyse naar onderliggende genetische predispositie worden ingezet, in ieder geval naar het MEN1 en AIP gen; ook in het geval van een negatieve familieanamnese.
Informatie voor patiënten
Prolactine is een hormoon dat normaal gesproken zorgt voor het op gang komen van de borstvoeding. Het wordt in de hersenen gemaakt, in de hypofyse, achter de neus. Verhoogde waarden kunnen worden veroorzaakt door medicatie, stress, een –vaak goedaardige- tumor in de hypofyse of door een aantal zeldzame oorzaken. Een verhoogde prolactine waarde kan de puberteitsontwikkeling of de menstruatiecyclus verstoren en zorgen voor tepeluitvloed. Om te onderzoeken waarom een prolactine waarde verhoogd is, kan uitgebreid bloedonderzoek naar onder andere hormonen worden ingezet en soms wordt er ook een MRI scan van het hoofd gemaakt. De behandeling is afhankelijk van de oorzaak. Als de hoge prolactine waarde is verholpen, komen de puberteit en/of de menstruele cyclus meestal weer vanzelf op gang.
De Nederlandse vereniging voor endocrinologie heeft een stuk op de website over het prolactinoom:
Referenties/links
Antipsychotic-induced hyperprolactinemia: synthesis of world-wide guidelines and integrated recommendations for assessment, management and future research; Grigg et al., Psychopharmacology 2017: 234;3279-3297
Diagnosis and Treatment of Hyperprolactinemia: An Endocrine Society Clinical Practice Guideline; Melmed et al., JCEM 2011:96(2);273-288
Prolactinebepalingen bij kinderen; Van Ommen et al., Praktische Pediatrie 2019, nummer 3, 174-179
Tabel
Tabel 1:

Flowdiagram
Lijst met afkortingen
1. LH: luteïniserend hormoon
2. FSH: follikel stimulerend hormoon
3. MEN1: multiple endocrine neoplasia type 1
4. AIP: Aryl Hydrocarbon Receptor Interacting Protein
© 2022. Alle rechten voorbehouden